סרטן פי-הטבעת
סרטן פי-הטבעת הוא סרטן המתרחש בפתח המרוחק של המעיים. תסמיניו החיצוניים המרכזיים הם דימום מפי-הטבעת והופעת גוש בקרבתו.[1] גורמי הסיכון המרכזיים הם נגיף הפפילומה האנושי (HPV), איידס (תסמונת הכשל החיסוני הנרכש, נגיף ה-HIV), יחסי-מין אנאליים ועישון. קיימים מספר סוגים של הסרטן, כאשר הנפוץ ביותר הוא קרצינומת תאי קשקש.[2]
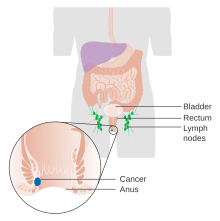 | |
| איור המציג את השלב הראשון של הסרטן בפי-הטבעת | |
| תחום |
אונקולוגיה |
|---|---|
| קישורים ומאגרי מידע | |
| DiseasesDB | 31467 |
| MeSH | D001005 |
| OMIM | 114480 |
| סיווגים | |
| ICD-10 | C21 |
| ICD-11 |
2C00 |
אבחנה שלו נעשית בתחילה באמצעות מישוש, ומאומתת בהמשך באמצעות דגימת רקמה (ביופסיה). מניעה יעילה נעשית במקרים רבים באמצעות חיסון נגד נגיף ה-HPV.[3] הטיפולים היעילים הסטנדרטיים כוללים הקרנות, כימותרפיה וניתוחים.[1]
הסרטן מופיע לרוב אחרי גיל 45, והוא נפוץ אצל נשים יותר מאשר אצל גברים.[4]
תסמינים וסימנים עריכה
תסמינים של סרטן פי-הטבעת עלולים לכלול כאב או לחץ בפי-הטבעת או בחלחולת (רקטום), שינוי בהרגלי פעילות המעיים, נפיחות באזור פי-הטבעות, דימום חלחולתי (רקטלי), גירוד או הופעת מוגלה. עשוי גם להופיע דימום קשה.[1][5][6]
גורמי סיכון עריכה
- נגיף הפפילומה האנושי (HPV): בחינה רקמות גידול של קרצינומת תאי קשקש (SCC) במטופלים בדנמרק ובשוודיה הראתה שסוגי HPV, שידועים כמעלים את הסיכון לסרטן צוואר-הרחם, מעלים את הסיכון לסרטן פי-הטבעת גם כן.[7] במחקר אחר עלה, כי סוגים מעלי סיכון של HPV, ובפרט HPV-16, אותרו ב-84% מדגימות סרטן פי-הטבעת שנלקחו. בהתבסס על המחקרים שנערכו בדנמרק ובשוודיה, החוקר פארקין העריך ש-90% ממקרי סרטן פי-הטבעת ניתנים לייחוס לנגיף הפפילומה האנושי.[8]
- פעילות מינית: הואיל וקיום יחסי מין עם מספר רב של בני-זוג וקיום יחסי מין אנאליים מעלים באופן משמעותי את הסיכון לחשיפה לנגיף הפפילומה האנושי, גדלה בהתאם הסבירות לפתח סרטן פי-הטבעת, הן לגברים והן לנשים.[9][10][11]
- עישון: מעשנים פעילים בעלי סיכון גבוה מספר מונים לפתח סרטן פי-הטבעת, בהשוואה לאנשים שאינם מעשנים.[11] האפידמיולוגית ד"ר ג'אנט דאלינג וצוותה מצאו כי לעישון חלק מרכזי בהתפתחות סרטן פי-הטבעת, שאינו תלוי בגורמי סיכון התנהגותיים אחרים, דוגמת פעילות מינית. למעלה ממחצית ממטופלי סרטן פי-הטבעת שהשתתפו במחקר היו מעשנים פעילים בעת מתן האבחנה, בהשוואה לשיעור עישון של כ-23% במבחני הביקורת. "עישון פעיל הוא מקדם מאוד מרכזי של המחלה", אמרה ד"ר דאלינג. היא הוסיפה כי "הסיכון גדל פי ארבעה אצל מעשן פעיל, לא משנה אם הוא גבר או אישה". כמו כן היא הסבירה כי אופן פעולת המנגנון הקושר את העישון לסרטן פי-הטבעת אינו ידוע, אולם חוקרים חושדים כי עישון מתערב בתהליך הנקרא אַפּוֹפְּטוֹזָה, או תכנון מוות תאי, שמסייע לגוף להיפטר מתאים חריגים, שיכולים להפוך סרטניים. אפשרות נוספת היא שעישון מדכא את מערכת החיסון, מה שעלול לקטין את היכולת של הגוף לסלק זיהום מתמשך או תאים לא תקינים.[9]
- דיכוי חיסוני, שלעיתים קרובות מקושר להידבקות בנגיף ה-HIV.[11]
- נגעים שפירים אנאליים.[12][13]
- היסטוריה תחלואתית של סרטן צוואר הרחם, סרטן הנרתיק או סרטן הפות.[14]
- קלואקגניות: קלואקגניות סרטנית היא גידול נדיר באזור האנורקטלי, שמקורה בשריד מתמשך בקרום הקלואקאלי של העובר. הגידול מקושר ל-2-3% מהקרצינומות האנורקטליות, והוא נפוץ יותר מפי שניים אצל נשים.[15]
פתולוגיה עריכה
מרבית מקרי סרטן פי-הטבעת הם מסוג קרצינומת תאי קשקש, שמתרחש בקרבת המפגש שבין תאי האפיתל הקשקשיים ותאי האפיתל העמודיים. הם עשויים להיות קרטיניים (בזאלואידים) או לא קרטיניים (קלואקוגנים). סוגים נוספים של סרטן פי-הטבעת עשויים להיות אדנוצרקינומה, לימפומה, סרקומה או מלנומה.
-
שלב 1 של סרטן פי-הטבעת
-
שלב 2 של סרטן פי-הטבעת
-
שלב 3 של סרטן פי-הטבעת
-
שלב 4 של סרטן פי-הטבעת
מניעה עריכה
כאמור, במקרים רבים, ונראה שאף במרבית המקרים, סרטן פי-הטבעת נובע מהידבקות בנגיף ה-HPV. הואיל וחיסון לנגיף לפני החשיפה אליו מונע הידבקות למספר זנים שלו, והואיל ונראה במחקרים שיש ביכולתו של החיסון להקטין את הסיכון להתפתחות נגעים טרום-סרטניים,[16] מדענים מניחים שיש בכוחו של חיסון ה-HPV להפחית את שיעור מקרי סרטן פי-הטבעת.[17]
בשנת 2010 החיסון אושר בארצות הברית כטיפול מנע לסרטן פי-הטבעת ולנגעים טרום-סרטניים בנשים ובגברים בגילאי 9 עד 26. עוד קודם לאישור זה, נעשה שימוש בחיסון כדי לסייע במניעת סרטן הרחם, סרטן הפות, סרטן הנרתיק ונגעים סרטניים שקשורים לכך, שנגרמים בעקבות HPV מסוגים 6, 11, 16 ו-18 אצל נשים.[18]
הקרנה עריכה
בדיקת פאפ של פי-הטבעת, שדומה לבדיקת פאפ למשטח צוואר הרחם, נלמדה כיעילה לגילוי מוקדם של סרטן פי-הטבעת אצל נבדקים בעלי סיכון גבוה.[19] בשנת 2011, מרפאת HIV הוציאה לפועל תוכנית להגברת הנגישות לבדיקת סרטן פי-הטבעת אצל גברים נשאי HIV. במסגרת זאת, אחיות המרפאה מבצעות בדיקת פאפ, וגברים שמראים תוצאות מקבלים הערכה נוספת באמצעות אנוסקופיה ברזולוציה גבוהה. התוכנית סייעה בזיהוי גידולים טרום-סרטניים רבים, באופן שאיפשר את הסרתם הבטוחה.[20]
טיפול עריכה
טיפול מקומי עריכה
מחלה מקומית (CIS) ומצב מקדים, קרי סרטן נאופלאזיה תוך-אפיתלית, יכולים להיכרת בהתערבות מזערית, למשל באמצעות הקרשה בקרינה תת-אדומה (infrared Photocoagulation).[21]
בעבר, סרטן פי-הטבעת טופל באמצעות ניתוח, כאשר בשלבים מוקדמים הוא לרוב הוביל לריפוי מלא. הקושי בניתוח היה הצורך להסיר את הסוגרים האנאליים הפנימי והחיצוני, שהוביל לבריחת צואה ושתן. בשל כך מטופלים רבים עם סרטן פי-הטבעת נדרשו להתקנת קולוסטומיות (אנ').
טיפול מדד-הזהב הנוכחי הוא כימותרפיה והקרנות כדי להקטין את הצורך בניתוח מגביל.[22] גישת "מודליות משולבת" זו הובילה לעלייה שימור סוגרי פי-הטבעת, ולפיכך שיפרה את איכות החיים של המטופלים בתום הטיפול. שיעור ההישרדות והריפוי הם טובים מאוד, ומטופלים רבים נותרים אפוא עם סוגרי פי-טבעת מתפקדים כהלכה, אולם לחלקם הקטן עדיין ישנה בריחת צואה. ביופסיות לתיעוד נסיגת המחלה אחרי הכימותרפיה וההקרנות כבר אינן מומלצות כבעבר. הכימותרפיה הנוכחית מורכבת מפעפוע מתמשך של 5-FU לאורך ארבעה ימים, יחד עם בולוס מיטומיצין שניתן במקביל להקרנות. 5-FU וציספלטין מומלצים לגרורות של סרטן פי-הטבעת.[23]
מחלה גרורתית או חוזרת עריכה
- ערך מורחב – גרורה
10-20% מקרב המטופלים הסובלים מסרטן פי-הטבעת יפתחו גרורות סרטניות מרוחקות לאחר הטיפול. סרטן פי-הטבעת גרורתי או חוזר הוא קשה לטיפול, ודורש לרוב כימותרפיה. נעשה שימוש גם בהקרנות כדי להקל על הופעות מקומיות של המחלה, שעלולות לגרום לתסמינים שונים שלה. הכימותרפיה שבה לרוב נעשה שימוש דומה בהרכבה לנאופלזמות אחרות של תאי אפיתל קשקשיים, דוגמת פלטינום אנלוגס, אנתראציקלינים, כמו דוקסורוביצין, ואנטימטאבולים, כמו הפלואורוציל והקפציטאבין. ג'יי. די. היינסוורת' פיתח פרוטוקול, שכולל טאקסול וקרבופלטינום, יחד עם הפלואוריציל. זמן ההישרדות החציוני של מטופלים עם גרורות מרוחקות עומד על 8 עד 34 חודשים.[24]
אפידמיולוגיה עריכה
בשנת 2002 מספר המקרים החדשים של סרטן פי-הטבעת הוערך בכ-30,400. מספר המקרים החדשים במדינות מתפתחות (15,900) היה דומה למספר המקרים החדשים במדינות מפותחות (14,500). כ-90% מהמקרים החדשים (27,400) הוערכו כמקושרים לנגיף הפפילומה האנושי (HPV).[8]
ארצות הברית עריכה
בשנת 2014 כ-7,600 מקרים חדשים של סרטן פי הטבעת אובחנו בארצות הברית (4,430 אצל נשים ו-2,630 בקרב גברים).[25] מרבית המקרים הופיעו אצל מבוגרים, כאשר הגיל הממוצע עמד על שנות השישים המוקדמות.[25] בשנת 2019, מספר מוערך של כ-8,300 מבוגרים יאובחנו בסרטן פי-הטבעת.[26]
הממלכה המאוחדת עריכה
סרטן פי הטבעת מוערך בכאחוז בודד מכלל מקרי הסרטן והמוות בממלכה המאוחדת. בערך 1,200 אנשים אובחנו בסרטן פי-הטבעת שנת 2011, ובכ-310 אנשים מתו כתוצאה ממנו בשנת 2012.[27]
ישראל עריכה
בשנים 2006–2007 שיעור ההאירעות של סרטן פי-הטבעת בקרב יהודים בישראל עמד על כ-0.25 גברים וכ-0.3 נשים ל-100,000 אנשים, בסרטן מסוג קרצינומה של תאי-קשקש, וכ-0.1 גברים וכ-0.05 נשים ל-100,000 אנשים באוכלוסייה לסרטן מסוג אדנוקרצינומה.[28]
ראו גם עריכה
לקריאה נוספת עריכה
- Elderly LGBTs as Primary Caregivers in Unisexual Relations / להט"בים זקנים כמטפלים עיקריים בזוגות חד-מיניים, Shirly Alon and Yaacov Bachner, מגזין גרונטולוגיה וגריאטריה, 1/2, Special Issue: Family Caregiving (Part 1) / Published by: Israel Gerontological Society
- סרטן פי הטבעת במדינות מפותחות: עליה בעומס המחלה
- Anal Cancer 2016 (סרטן פי הטבעת 2016), Nicholas J. Petrelli, Surgical Oncology Clinics of North America, הוצאת Elsevier, ינואר 2017
קישורים חיצוניים עריכה
הערות שוליים עריכה
- ^ 1 2 3 טיפול בסרטן בפי-הטבעת (Anal Cancer Treatment), באתר National Cancer Institute, נלקח ב-30 במאי 2019
- ^ Valerie M. Nelson, Al B. Benson, Epidemiology of Anal Canal Cancer, Surgical Oncology Clinics of North America 26, 01 2017, עמ' 9–15 doi: 10.1016/j.soc.2016.07.001
- ^ National Cancer Institute, מניעת סרטן בפי-הטבעת ("Anal Cancer Prevention"), באתר National Cancer Institute, 14 בפברואר, 2014
- ^ "Cancer of the Anus, Anal Canal, and Anorectum - Cancer Stat Facts", SEER - www.seer.cancer.gov, נשלף ב-30 במאי, 2019
- ^ טיפול בסרטן בפי-הטבעת (PDQ) גרסת המטופל (Anal cancer Treatment (PDQ) Patient Version), באתר המכון הלאומי לסרטן (National Cancer Institute), נשלף ב-26 ביוני, 2009
- ^ Margaret A. Stanley, David M. Winder, Jane C. Sterling, Peter K. C. Goon, HPV infection, anal intra-epithelial neoplasia (AIN) and anal cancer: current issues, BMC cancer 12, 2012-09-08, עמ' 398 doi: 10.1186/1471-2407-12-398
- ^ Morten Frisch, On the etiology of anal squamous carcinoma, Danish Medical Bulletin 49, 2002-08, עמ' 194–209
- ^ 1 2 Donald Maxwell Parkin, The global health burden of infection-associated cancers in the year 2002, International Journal of Cancer 118, 2006-06-15, עמ' 3030–3044 doi: 10.1002/ijc.21731
- ^ 1 2 "Fred Hutchinson Cancer Research Center, Changing Trends in Sexual Behavior May Explain Rising Incidence of Anal Cancer Among American Men and Women", fhcrc.org, 06 ביולי, 2004; נשלף ב-21 באפריל, 2010
- ^ "STD Facts – HPV and Men", 14 בספטמבר, 2007
- ^ 1 2 3 החברה האמריקנית לסרטן, סרטן בפי-הטבעת (Anal cancer), 22 בדצמבר 2004
- ^ Natia Esiashvili; Jerome Landry; Richard H. Matthews, ניהול קרצינומה בפי-הטבעת ("Carcinoma of the Anus Management"), באתר הרשת הארמנית לבריאות (Armenian Health Network), 22 בינואר, 2008
- ^ A. Y. Lin, G. Gridley, M. Tucker, Benign anal lesions and anal cancer, The New England Journal of Medicine 332, 1995-01-19, עמ' 190–191 doi: 10.1056/nejm199501193320315
- ^ Abdulaziz M. Saleem, Jessica K. Paulus, Anne P. Shapter, Nancy N. Baxter, Risk of anal cancer in a cohort with human papillomavirus-related gynecologic neoplasm, Obstetrics and Gynecology 117, 2011-03, עמ' 643–649 doi: 10.1097/AOG.0b013e31820bfb16
- ^ J. D. Sink, S. A. Kramer, D. D. Copeland, H. F. Seigler, Cloacogenic carcinoma, Annals of Surgery 188, 1978-07, עמ' 53–59 doi: 10.1097/00000658-197807000-00009
- ^ "Gardasil, Merck's Cervical Cancer Vaccine, Demonstrated Efficacy in Preventing HPV-Related Disease in Males in Phase III Study: Pivotal Study Evaluating Efficacy of Gardasil in Males in Preventing HPV 6, 11, 16 and 18-Related External Genital Lesions", erck Research and Development News - www.merck.com, 15 בדצמבר, 2008
- ^ David Tuller, חיסון HPV עוזר למנוע סרטן בפי-הטבעת ("HPV vaccine may help to prevent anal cancer"), באתר International Herald Tribune, 22 בדצמבר 2014
- ^ ארה"ב מאשרת שימוש בחיסון למניעת סרטן בפי-הטבעת, באתר www.channelnewsasia.com, העמוד הוסר
- ^ Elizabeth Y. Chiao, Thomas P. Giordano, Joel M. Palefsky, Stephen Tyring, Screening HIV-infected individuals for anal cancer precursor lesions: a systematic review, Clinical Infectious Diseases: An Official Publication of the Infectious Diseases Society of America 43, 2006-07-15, עמ' 223–233 doi: 10.1086/505219
- ^ "Hospital HIV Clinic Offers Convenient, Proactive Screening for Anal Cancer, Enabling Identification and Treatment of Precancerous Lesions", Agency for Healthcare Research and Quality, 10 באפריל, 2013
- ^ Stephen E. Goldstone, Adam Z. Kawalek, Jeff W. Huyett, Infrared coagulator: a useful tool for treating anal squamous intraepithelial lesions, Diseases of the Colon and Rectum 48, 2005-05, עמ' 1042–1054 doi: 10.1007/s10350-004-0889-0
- ^ "NCCN Clinical Practice Guidelines in Oncology: Anal Carcinoma. V 1.2013", (PDF), 2013
- ^ Marwan Ghosn, Hampig Raphael Kourie, Pamela Abdayem, Joelle Antoun, Anal cancer treatment: current status and future perspectives, World Journal of Gastroenterology 21, 2015-02-28, עמ' 2294–2302 doi: 10.3748/wjg.v21.i8.2294
- ^ Alice Dewdney, Sheela Rao, Metastatic squamous cell carcinoma of the anus: time for a shift in the treatment paradigm?, ISRN oncology 2012, 2012, עמ' 756591 doi: 10.5402/2012/756591
- ^ 1 2 "Detailed Guide: Anal Cancer What Are the Key Statistics About Anal Cancer?", 18 בנובמבר, 2008
- ^ סרטן בפי הטבעת: סטטיסטיקות ("Anal Cancer: Statistics"), באתר www.Cancer.net, 20 בנובמבר, 2019
- ^ סטטיסטיקות של סרטן בפי-הטבעת ("Anal Cancer Statistics"), באתר Cancer Research UK, 27 באוקטובר, 2014
- ^ Farhad Islami, Jacques Ferlay, Joannie Lortet-Tieulent, Freddie Bray, Ahmedin Jema, International trends in anal cancer incidence rates, International Journal of Epidemiology 46, יוני 2017, עמ' 924-938
הבהרה: המידע בוויקיפדיה נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.